胚培養スタッフより
はなぶさコラムス
当院胚培養スタッフからお届けするコラムです。一般の治療ではなかなか見えにくい部分をお届けしています。
着床前検査についてご存知でしょうか?(2018年3月)
着床前検査とは、検査する細胞(受精卵の一部)が持つ染色体の正常性:染色体の数的異常(染色体の過不足)がないかを判定する検査です。ヒトの染色体は常染色体22組44本と性染色体XXまたはXYの2本から形成されます。
染色体の異常は着床率の低下、流産率の増加の要因となります。着床前検査を行い正常な胚を移植することで、流産率の低下が期待されます。
染色体の異常は着床率の低下、流産率の増加の要因となります。着床前検査を行い正常な胚を移植することで、流産率の低下が期待されます。
【検査方法】
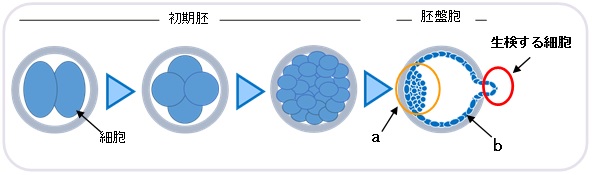
体外受精や顕微授精で得られた胚盤胞(受精卵)の一部の細胞を生検し、検査を行います。
胚盤胞では、胎児を形成する細胞(a)と胎盤を形成する細胞(b)が判別できるようになります。その為、生検(検査)する細胞は、胎盤を形成する細胞のみを対象とし、胎児への影響を防ぎます。
体外受精や顕微授精で得られた胚盤胞(受精卵)の一部の細胞を生検し、検査を行います。
胚盤胞では、胎児を形成する細胞(a)と胎盤を形成する細胞(b)が判別できるようになります。その為、生検(検査)する細胞は、胎盤を形成する細胞のみを対象とし、胎児への影響を防ぎます。
【検査結果】
結果は『Euploid(正常)』『Aneuploid(異常)』『Mosaic(モザイク)』の3つに判定されます。
『Euploid』:染色体に数的異常(染色体の過不足)がない。
『Aneuploid』:染色体に数的異常(染色体の過不足)がみられる。
『Mosaic』:染色体に部分的な数的異常(染色体の過不足)がみられる。
結果は『Euploid(正常)』『Aneuploid(異常)』『Mosaic(モザイク)』の3つに判定されます。
『Euploid』:染色体に数的異常(染色体の過不足)がない。
『Aneuploid』:染色体に数的異常(染色体の過不足)がみられる。
『Mosaic』:染色体に部分的な数的異常(染色体の過不足)がみられる。
~Mosaicとはどのような受精卵なのでしょうか?~
胚盤胞を形成する細胞に、『正常な細胞』と『異常な細胞』の両方の細胞が存在する受精卵を『Mosaic』と言います。
『Mosaic』であった受精卵にも、『正常な細胞が多いMosaic』と『異常な細胞が多いMosaic』があります。
例えば、10個の細胞を検査したとします。
『Mosaic』であった受精卵にも、『正常な細胞が多いMosaic』と『異常な細胞が多いMosaic』があります。
例えば、10個の細胞を検査したとします。
このようにMosaicでは、異常な細胞の割合が受精卵によって異なります。ゆえにMosaicの移植には、何番染色体に異常がみられるのか、異常はどの程度の割合なのかなどを考慮し、移植の判断を行わなければなりません。
~着床前検査の限界と利点にはどのようなことが挙げられるのでしょうか?~
【技術的限界】
着床前検査には技術的限界があります。検査する細胞は胎盤を形成する細胞のみであり、『胚盤胞』全体の2.5%程度です。この為、検査結果が正常であっても胚盤胞全体では異常な細胞を含んでいるMosaicである可能性を否定することができないのです。
着床前検査には技術的限界があります。検査する細胞は胎盤を形成する細胞のみであり、『胚盤胞』全体の2.5%程度です。この為、検査結果が正常であっても胚盤胞全体では異常な細胞を含んでいるMosaicである可能性を否定することができないのです。
ここまでのお話しのように、検査には技術的な限界があります。その一方で、染色体『異常』(Aneuploid)を検出できる着床前検査には次に挙げるような利点があります。
【検査のメリット】
●移植胚の優先順位を決めることができる
Aneuploidは着床率の低下、流産率の増加の要因となります。Aneuploidを特定することができれば、そういったリスクの低い受精卵を移植することができます。
●不妊治療に要する時間を短くすることができる
検査結果がAneuploid胚のみであった場合、胚移植を実施することなく直ぐに採卵を予定することができます。結果として“児の獲得”への時間を短縮することにつながることもあります。
●児に起こる染色体『異常』を予測できる
技術的限界はありますが、染色体異常に起因する既知の先天性疾患については、その可能性を減らすことができます。
●移植胚の優先順位を決めることができる
Aneuploidは着床率の低下、流産率の増加の要因となります。Aneuploidを特定することができれば、そういったリスクの低い受精卵を移植することができます。
●不妊治療に要する時間を短くすることができる
検査結果がAneuploid胚のみであった場合、胚移植を実施することなく直ぐに採卵を予定することができます。結果として“児の獲得”への時間を短縮することにつながることもあります。
●児に起こる染色体『異常』を予測できる
技術的限界はありますが、染色体異常に起因する既知の先天性疾患については、その可能性を減らすことができます。
~最後に~
着床前検査についてご理解頂けましたでしょうか?
この検査のように不妊治療は日々進歩しています。今後も、新たな知識や技術を習得し、常に最善の医療を提供できるよう日々努力していきます。
着床前検査についてご理解頂けましたでしょうか?
この検査のように不妊治療は日々進歩しています。今後も、新たな知識や技術を習得し、常に最善の医療を提供できるよう日々努力していきます。
培養部門 井頭千明